¿Qué es la prematuridad?
Para humanos, un embarazo a término dura 40 semanas (alrededor de 9 meses). Una forma de rastrear el crecimiento de un bebe es a través de la edad gestacional, lo cual es una forma elegante de referirse al número de semanas y días que se ha estado dentro del vientre de la madre.
Cada persona tiene una historia diferente que compartir respecto a cómo fue su nacimiento:
- Bebés a término nacen a las 37-40 semanas, cuando su cuerpo está completamente desarrollado y listo para salir al mundo.
- Bebés nacidos más de tres semanas antes de la fecha esperada son llamados “prematuros”. Bebes prematuros (también llamados prematuritos), pueden no haber tenido tiempo suficiente para crecer y desarrollarse tanto como debieron antes del nacimiento.
- Muy a extremadamente prematuros bebés pueden nacer mucho antes de los esperado, alrededor de las 23-32 semanas. Los doctores y enfermeras pueden ayudar a estos bebés prematuros al darles cuidado en la unidad de cuidados intensivos neonatales (UCIN).
Los bebés que nacen antes de los esperado son tan comunes que 1 de cada 10 bebes nacen prematuros.
Dado que los bebés prematuros tuvieron menos tiempo para crecer, eso significa que sus corazones y pulmones puede que no funcionen de la misma forma que el de bebés a término. Afortunadamente, la medicina e investigación nos pueden ayudar a entender qué y cómo estas diferencias juegan un rol en la vida de los bebés.
¿Que es el estudio CAPE?
El estudio Cardiac Growth After PrEterm Birth (estudio “crecimiento cardiaco después de parto pretérmino”, también conocido como estudio CAPE) es un estudio de investigación en UT Southwestern, hospital Parkland, y Children’s Health que ayuda a médicos y científicos a entender y comparar como el corazón y pulmón se desarrollan tanto en bebés que nace muy a extremadamente prematuros (23-32 semanas) a aquellos que nacieron a término (37 semanas-40+ semanas).
Nosotros estamos buscando participantes entre 8 y 30 años que nacieron prematuros o a término.
Si usted decide participar o tener a su hijo participando en este estudio de investigación, el equipo de investigación le pedirá completar una visita con propósito de investigación en el 1er año, y otros 2 años después (año tres).
Durante cada visita de investigación, habrá cuestionarios referentes a la historia clínica del paciente, medidas tales como estatura, peso, signos vitales (frecuencia cardiaca y presión arterial), recolección de bioespecimen (tal como sangre y orina) y pruebas que miden función pulmonar y cardiaca.
Nosotros vamos a medir la función pulmonar y cardiaca a través de 3 procedimientos:

1. Ecocardiograma (ECO)
El ecocardiograma (también llamado ECO o ultrasonido cardiaco) utiliza ondas sonoras para crear imagines del corazón. Este examen ultrasonográfico indoloro muestra la estructura del corazón y sus partes, así como qué tan bien trabajan. Esto puede ayudar a ver a cualquier problema con las paredes y válvulas del corazón, los vasos sanguíneos guiando a y a través del corazón, y la fuerza de bomba del corazón.
2. Pruebas de función pulmonar (PFP)
Pruebas de función de pulmón (o pulmonar) son una variedad de exámenes que miden que tan bien una persona respira. Un ejemplo de un examen de función pulmonar es llamado espirometría, la cual involucra respirar dentro de un tubo que registra cuanto y qué tan rápido aire puede ser exhalado después de una inhalación profunda. Esto puede tomar de 15-45 minutos en completar.
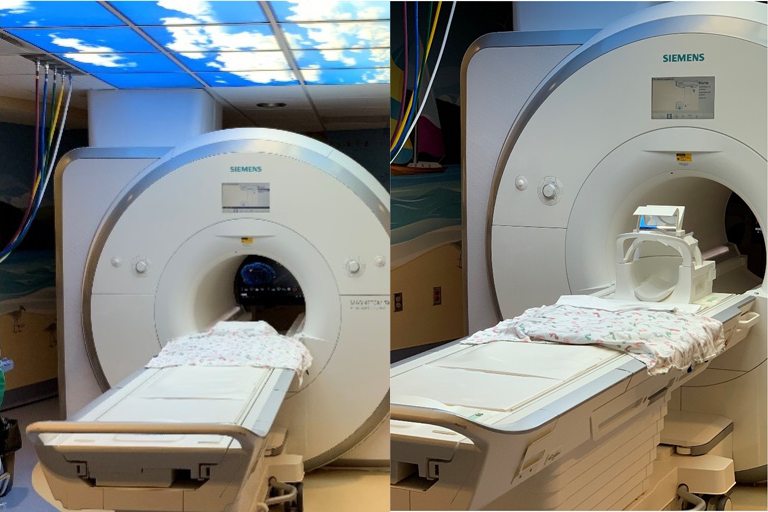
3. RNM cardiaca
Un escáner por RNM (resonancia nuclear magnética) cardiaca crea imagines detalladas de tu corazón. Este examen es indoloro, y deberá de mantenerse quieto para que las imagines resulten claras. La persona tomando las imagines (técnico en RNM) le pedirá que contenga la respiración por varios segundos a la vez. Esto tomara 45-75 minutos en completar. Nota: Usted tendrá la opción de ver una película mientras se toma el escáner.
Debido a que las máquinas para RNM usan imanes fuertes, usted tendrá que quitarse cualquier metal como lo es joyería, relojes, o lentes.
A la derecha una imagen de un escáner para RNM, el cual parece un túnel. ¡Esta será la cámara que utilizaremos para tomar sus imagines!
En algún momento, pueda que requiera algo llamado contraste, administrado a través de una IV. Esto ayudara a los médicos a ver mejor a su corazón.
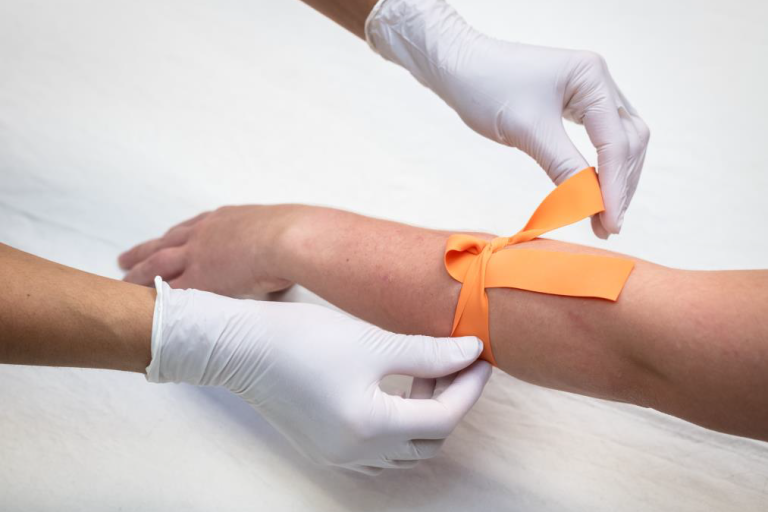
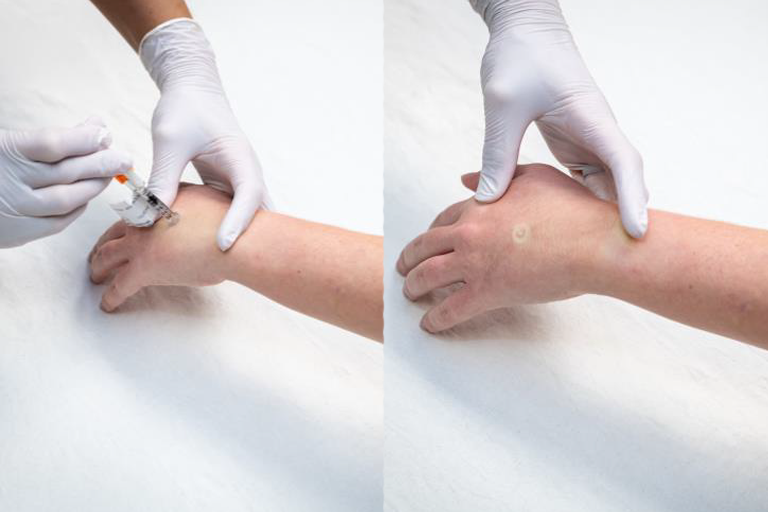
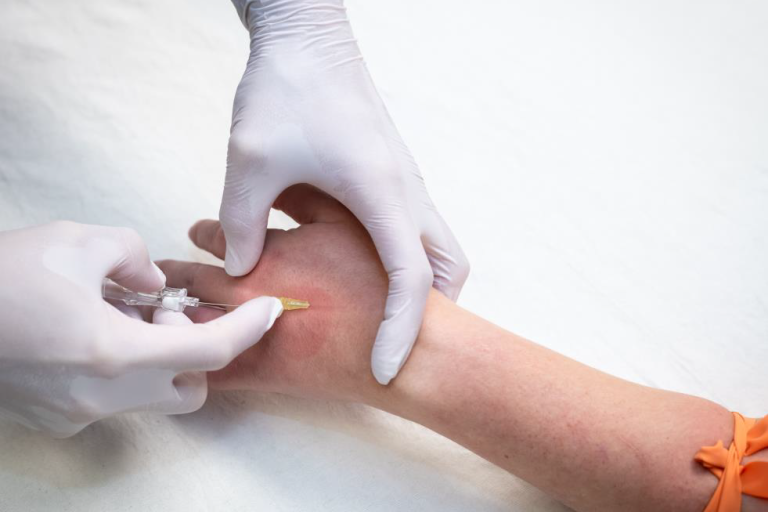
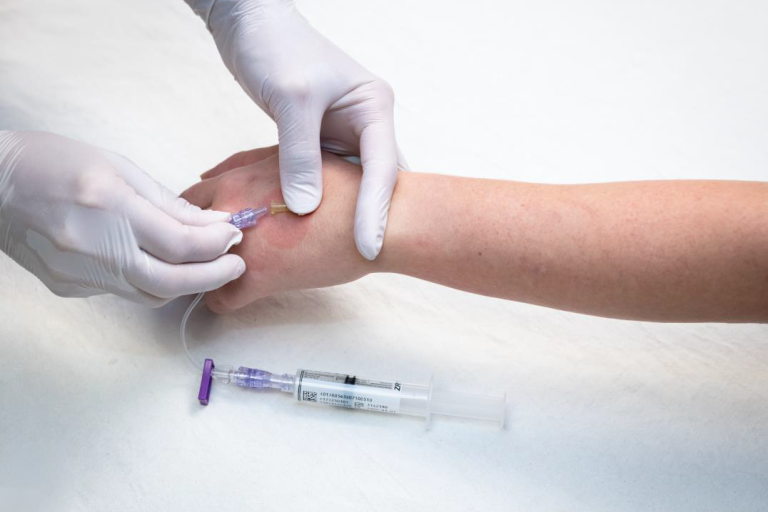
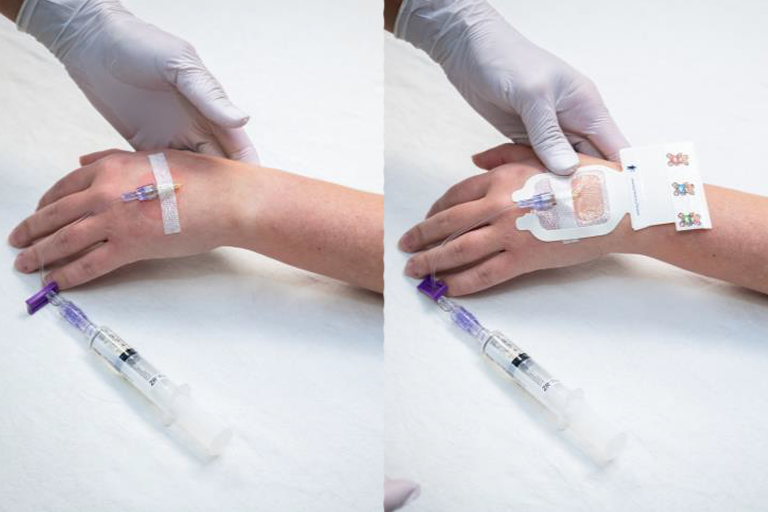
¿Qué es una IV?
Una IV es una manguera medica que puede usarse para darle medicina o tomar muestras de sangre si es necesario. Las IVs son mayoritariamente colocadas en las venas de su mano o brazo. Hay una pequeña aguja que ayuda a llevar a la manguera IV al lugar correcto en su vena, pero la aguja es retirada así que solo la manguera se mantiene colocada. La enfermera le puede dar medicina para adormecer y así no sienta el piquete. La IV será removida después de que su RNM sea completada.